
Vos jambes vous font souffrir depuis des années. Les régimes ne changent rien à leur volume. Les médecins évoquent le surpoids, la cellulite, parfois le manque de volonté. Ce que vous ressentez est pourtant bien réel : le lipœdème, une pathologie chronique qui touche environ 10 % des femmes selon les données transmises à l’Assemblée nationale, reste largement méconnu du corps médical. Cette errance diagnostique n’est pas sans conséquences sur votre corps et votre moral.
Ce que vous allez comprendre en 3 minutes :
- Pourquoi le lipœdème est confondu avec l’obésité ou le lymphœdème dans la majorité des consultations
- Les conséquences concrètes d’une prise en charge retardée sur l’évolution de la pathologie
- Les arguments et démarches pour obtenir un diagnostic fiable auprès d’un spécialiste
- Les solutions accessibles dès maintenant pour soulager vos symptômes au quotidien
Pourquoi le lipœdème passe-t-il si souvent sous les radars médicaux
10 ans
Délai diagnostique pouvant s’écouler entre les premiers symptômes et la reconnaissance du lipœdème
La confusion commence souvent dès la première consultation. Selon une revue clinique publiée par PubMed Central en 2025, le lipœdème est fréquemment confondu avec l’obésité simple ou le lymphœdème. Le médecin généraliste, rarement formé à cette pathologie, observe des jambes volumineuses et prescrit un régime. Le problème : les tissus adipeux du lipœdème ne répondent pas aux restrictions caloriques classiques.
Les profils concernés par les maladies veineuses chroniques sont variés, mais le lipœdème présente des caractéristiques distinctives souvent ignorées. La distribution symétrique de la graisse sur les deux jambes, l’épargne systématique des pieds (le fameux « effet bracelet »), et la douleur au simple toucher devraient alerter. Dans la pratique, ces signes passent inaperçus.
| Critère | Lipœdème | Obésité | Lymphœdème |
|---|---|---|---|
| Distribution de la graisse | Symétrique, cuisses et jambes | Généralisée, incluant le tronc | Variable, souvent unilatérale |
| Atteinte des pieds | Pieds épargnés | Pieds touchés | Pieds gonflés |
| Douleur au toucher | Fréquente, parfois intense | Absente | Variable |
| Signe de Stemmer | Négatif | Négatif | Positif |
| Réponse aux régimes | Aucune sur les zones atteintes | Perte de poids globale | Sans effet |
| Ecchymoses spontanées | Très fréquentes | Rares | Rares |
L’absence de formation spécifique dans le cursus médical explique en grande partie ce phénomène. Les données transmises dans une réponse du Gouvernement publiée à l’Assemblée nationale confirment que le lipœdème, bien que reconnu par l’OMS, ne bénéficie toujours pas d’une reconnaissance officielle en France. La pathologie n’est pas inscrite sur la liste des affections de longue durée (ALD), ce qui complique encore l’accès à une prise en charge adaptée.
Attention : Le régime diététique classique n’a aucun effet sur le volume des zones atteintes par le lipœdème. Cette information, confirmée par les recommandations de l’Assurance Maladie, doit être comprise pour éviter des années de culpabilisation inutile.
Ce que le retard de diagnostic provoque sur votre corps et votre moral

L’errance diagnostique ne se limite pas à une question de délai administratif. Chaque année sans prise en charge permet à la pathologie de progresser vers des stades plus avancés. Les tissus adipeux continuent de s’accumuler, la fibrose s’installe, et les douleurs s’intensifient. Dans les cas les plus sévères, le lipœdème peut évoluer vers un lipo-lymphœdème, une complication qui ajoute une atteinte du système lymphatique à la problématique initiale.
Pour les femmes qui recherchent des solutions adaptées à leur pathologie, l’accès à un traitement du lipœdème spécialisé représente souvent un tournant dans leur parcours de soins. Les équipements de compression médicale et les produits de drainage ciblés permettent de ralentir la progression et de soulager les symptômes quotidiens, à condition d’avoir d’abord obtenu un diagnostic formel.
Le parcours de Sophie : 15 ans d’errance diagnostique
Imaginons le parcours de Sophie, 38 ans, assistante de direction. Depuis l’adolescence, ses jambes sont douloureuses et disproportionnées par rapport au reste de son corps. À 18 ans, son médecin lui conseille de perdre du poids. À 25 ans, après plusieurs régimes stricts sans résultat sur ses jambes, un nutritionniste évoque une « cellulite résistante ». À 30 ans, un dermatologue parle de « morphologie héréditaire ».
Ce n’est qu’à 35 ans, lors d’une consultation chez un angiologue spécialisé, que le mot « lipœdème » est enfin prononcé. Quinze années de culpabilisation, de conseils inadaptés, et surtout d’aggravation progressive sans aucun traitement de fond. Cette situation, loin d’être exceptionnelle, illustre le parcours type décrit dans la littérature médicale internationale.
L’impact psychologique de cette errance est considérable. La non-reconnaissance de la douleur par les soignants génère un sentiment d’isolement. Les remarques de l’entourage sur le poids alimentent la honte. La conviction de « ne pas faire assez d’efforts » s’installe, alors même que le lipœdème ne répond pas aux méthodes classiques de perte de poids. Les recommandations thérapeutiques détaillées par l’Assurance Maladie confirment cette réalité clinique : le régime diététique n’a aucun ou peu d’effet sur le volume des zones atteintes.
Bon à savoir : Sans prise en charge adaptée, le lipœdème peut favoriser l’évolution vers des formes plus complexes incluant une atteinte lymphatique. La mise en place précoce d’un traitement conservateur (compression, drainage) limite ce risque de progression.
Comment obtenir enfin un diagnostic fiable du lipœdème
Le diagnostic du lipœdème repose principalement sur l’examen clinique. Aucune imagerie spécifique n’est indispensable pour poser le diagnostic, ce qui constitue à la fois un avantage et un inconvénient. L’avantage : pas besoin d’attendre des semaines pour un examen coûteux. L’inconvénient : tout repose sur la compétence et la formation du praticien qui vous examine.
Le spécialiste à consulter en priorité est l’angiologue, le phlébologue ou le médecin vasculaire formé aux pathologies lymphatiques. Ces praticiens connaissent les critères distinctifs du lipœdème et savent différencier cette pathologie de l’obésité ou du lymphœdème. La difficulté réside dans leur nombre limité et leur répartition géographique inégale sur le territoire français.
5 arguments à présenter lors de votre consultation
-
Décrivez la répartition de vos symptômes
Mentionnez la symétrie de l’atteinte (les deux jambes touchées de manière identique) et l’épargne des pieds. Ce critère distingue clairement le lipœdème du lymphœdème.
-
Insistez sur la douleur au toucher
La sensibilité douloureuse des tissus, même à une pression légère, est caractéristique du lipœdème et absente dans l’obésité classique.
-
Rapportez l’échec des régimes
Expliquez que les restrictions caloriques ont permis de perdre du poids sur le tronc mais jamais sur les jambes. Ce détail oriente immédiatement vers le lipœdème.
-
Signalez les ecchymoses spontanées
Les bleus fréquents, apparaissant sans choc identifié, constituent un signe d’alerte souvent négligé.
-
Évoquez le contexte hormonal
Précisez si les symptômes sont apparus ou se sont aggravés à la puberté, après une grossesse, ou à la ménopause. Les changements hormonaux sont des déclencheurs reconnus.
La préparation de la consultation fait souvent la différence. Un historique écrit de vos symptômes, avec leur date d’apparition et leur évolution, aide le praticien à comprendre votre situation en quelques minutes. Les études cliniques mentionnent que les antécédents familiaux sont rapportés dans 16 à 64 % des cas, selon la revue PubMed Central citée précédemment. Si d’autres femmes de votre famille présentent une morphologie similaire, cette information mérite d’être transmise.

Conseil pratique : Prenez des photos de vos jambes à différents moments de la journée (matin et soir) pour montrer l’évolution du gonflement. Cette documentation visuelle facilite la compréhension de votre situation par le spécialiste.
Compression et drainage : les piliers d’une prise en charge quotidienne
Une fois le diagnostic posé, la prise en charge repose sur deux axes complémentaires : la compression médicale et le drainage lymphatique. Ces traitements conservateurs ne font pas disparaître le lipœdème, mais ils ralentissent sa progression et soulagent significativement les symptômes au quotidien.
La compression de classe 2 ou 3, sous forme de collants à maille plate réalisés sur mesure, constitue le traitement de première intention. Ces dispositifs exercent une pression dégressive sur les membres, limitant l’accumulation de liquide et réduisant la sensation de lourdeur. Leur efficacité dépend toutefois d’un port régulier, idéalement quotidien.
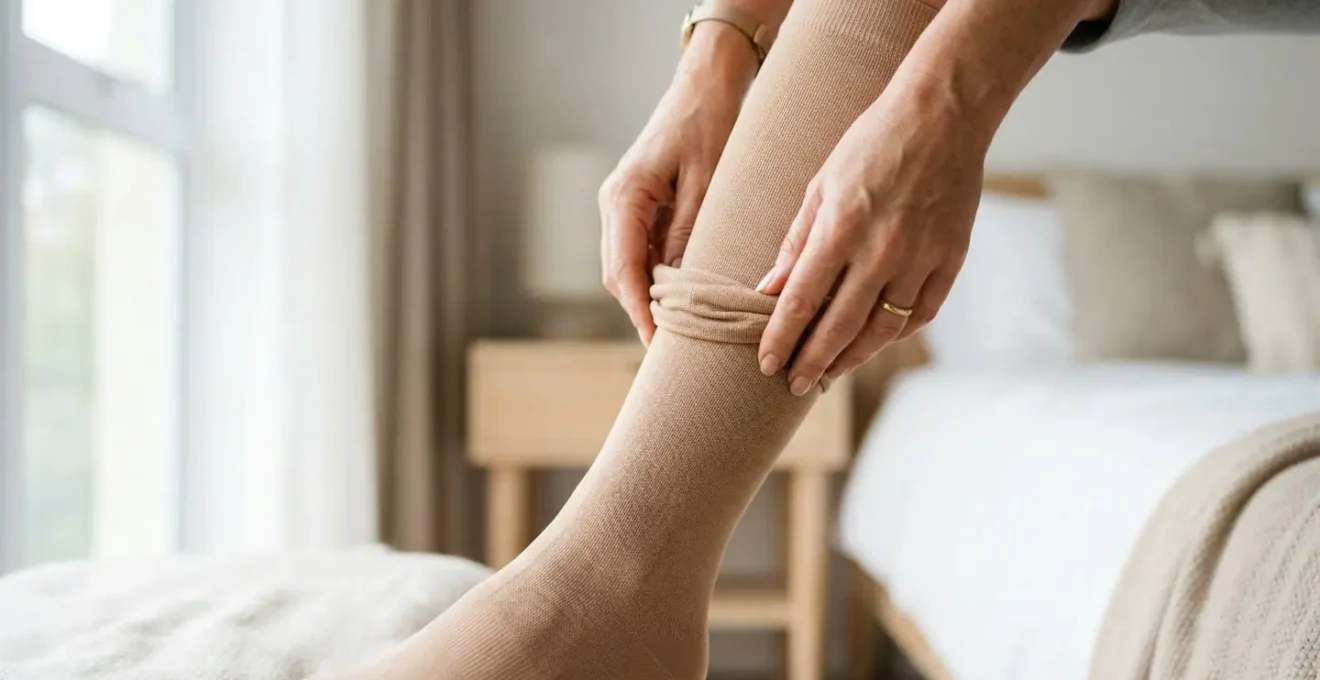
Le drainage lymphatique manuel, pratiqué par un kinésithérapeute formé, complète l’action de la compression en favorisant la circulation lymphatique et la décongestion des tissus. Pour les cas avancés où les traitements conservateurs montrent leurs limites, la liposuccion pour soulager le lipœdème représente une option chirurgicale à discuter avec un spécialiste.
Les atouts du traitement conservateur
-
Compression remboursée sur prescription médicale
-
Soulagement rapide de la sensation de lourdeur
-
Réduction du volume estimée entre 5 et 10 %
-
Ralentissement de la progression vers des stades avancés
Les limites à connaître
-
Drainage lymphatique non remboursé en l’absence de lymphœdème associé
-
Port quotidien contraignant, surtout en période estivale
-
Ne fait pas disparaître le lipœdème, uniquement action symptomatique
La question du remboursement mérite d’être clarifiée. Selon les informations de l’Assurance Maladie, les dispositifs de compression médicale (bas, collants classe 2 et 3) sont pris en charge sur prescription. Le drainage lymphatique, en revanche, n’est remboursé que si un lymphœdème est diagnostiqué en parallèle. La liposuccion et les actes chirurgicaux sont considérés comme esthétiques et restent à la charge de la patiente.
Prise en charge financière : Si votre situation ne permet pas d’assumer les frais non couverts, vous pouvez adresser une demande d’aide financière individuelle à votre CPAM ou constituer un dossier MDPH. Ces démarches sont mentionnées dans la réponse gouvernementale de 2024 comme les seules alternatives actuellement disponibles.
Vos questions sur le diagnostic et la prise en charge du lipœdème
Les réponses à vos interrogations les plus fréquentes
Le lipœdème est-il reconnu comme maladie en France ?
Le lipœdème est reconnu par l’Organisation mondiale de la Santé depuis 2018, mais il ne figure pas sur la liste des affections de longue durée (ALD) en France. Cette absence de reconnaissance officielle limite l’accès aux remboursements et complique le parcours de soins des patientes.
Quel médecin consulter pour obtenir un diagnostic de lipœdème ?
L’angiologue, le phlébologue ou le médecin vasculaire formé aux pathologies lymphatiques sont les spécialistes les plus compétents pour poser un diagnostic de lipœdème. Le diagnostic est essentiellement clinique et ne nécessite pas d’examen d’imagerie spécifique.
La compression médicale est-elle remboursée par la Sécurité sociale ?
Les bas et collants de compression classe 2 et 3 prescrits par un médecin sont remboursés par l’Assurance Maladie. Les collants à maille plate sur mesure, particulièrement adaptés au lipœdème, entrent dans cette prise en charge. Le drainage lymphatique, en revanche, n’est couvert que si un lymphœdème est également diagnostiqué.
Peut-on guérir définitivement du lipœdème ?
À ce jour, aucun traitement ne permet de guérir définitivement le lipœdème. Les traitements conservateurs (compression, drainage) soulagent les symptômes et ralentissent la progression. La liposuccion peut réduire le volume des tissus atteints de manière plus significative, mais la pathologie sous-jacente persiste. Pour comprendre les principes généraux de cette technique, vous pouvez consulter des repères sur la liposuccion abdominale qui expliquent les fondamentaux de l’intervention.
Le lipœdème peut-il s’aggraver sans traitement ?
L’absence de prise en charge favorise la progression du lipœdème vers des stades plus avancés. La fibrose s’installe progressivement dans les tissus, les douleurs s’intensifient, et le risque d’évolution vers un lipo-lymphœdème augmente. Une prise en charge précoce, même conservatrice, limite significativement ces complications.
Votre plan d’action pour les prochaines semaines
-
Rechercher un angiologue ou phlébologue spécialisé dans votre région
-
Préparer un historique écrit de vos symptômes et des traitements déjà essayés
-
Photographier vos jambes matin et soir pendant une semaine pour documenter les variations
-
Demander une prescription de compression classe 2 dès le diagnostic posé
La prochaine étape dépend de votre situation actuelle. Si vous n’avez pas encore de diagnostic formel, la priorité reste d’obtenir une consultation spécialisée. Si le diagnostic est posé, la mise en place d’un traitement conservateur quotidien constitue la base de votre prise en charge. Dans tous les cas, vous n’êtes pas seule face à cette pathologie, et les solutions existent pour améliorer votre qualité de vie.
Précisions sur le diagnostic du lipœdème
- Ce contenu ne remplace pas une consultation médicale spécialisée
- Chaque situation clinique nécessite une évaluation personnalisée par un professionnel formé au lipœdème
- Les délais et parcours de soins mentionnés peuvent varier selon les régions et la disponibilité des spécialistes
Points de vigilance :
- Un auto-diagnostic peut retarder la prise en charge d’autres pathologies
- Les traitements compressifs nécessitent un avis médical pour déterminer la classe adaptée
Pour toute décision concernant votre santé, consultez un angiologue, phlébologue ou médecin vasculaire formé au lipœdème.